يتكون جسم الإنسان من ملايين الخلايا، وتحوي كل خلية على 46 صبغي (كروموسوم)، نصفها من الأم والنصف الآخر من الأب.
تحدد هذه المورثات الصفات الوراثية للإنسان من لون الجلد، ولون الشعر، وطول القامة… أما الاشخاص المصابون بمتلازمة داون فتحوي خلاياهم 47 صبغيآ بدلآ من 46 . والسبب في أغلب الحالات هو عدم فك الإرتباط في المورث رقم 21 أثناء الإنقسام الإختزالي في البويضة أو الحيوان المنوي.
متلازمة داون هو اضطراب خلقي ينتج عن وجود كروموسوم زائد في خلايا الجسم (تثلث الصبغي رقم 21)
وتعتبر متلازمة داون واحدة من الظواهر الناتجة عن عن خلل في الصبغيات أو المورثات
وهو يسبب درجات متفاوتة من الإعاقة العقلية و الاختلالات الجسدية
وتصيب متلازمة داون واحدآ من كل 800 طفل، على الرغم من أن أكثر من نصف الحمول المصابة بتثلث صبغي 21 لا تستمر (تجهضن)
نظرآ لأن إحتمال إنجاب طفل مصاب بهذه المتلازمة يزداد كلما تقدم سن الأم، فإن الباحثين يعتقدون أن العيب يقع في البويضة (من الأم) أكثر مما يقع في الحيوان المنوي (من الأب)، وهذا مما يدل على أهمية عدم تأخير سن الزواج والإنجاب خاصة بالنسبة للمرأة.
يمكن بإستخدام الفصد الأمنيوسي أو اخذ عينة من الخملات المشيمية الكشف عن متلازمة داون في الجنين
أنواع متلازمة داون :-
هناك ثلاثة انواع لمتلازمة داون ، وهي :-
– التثلث الحادي والعشرين : وهنا يتكرر الصبغي 21 ثلاث مرات بدلآ من مرتين في كل خلية جاعلآ عدد الصبغيات 47 بدلآ من 56 صبغي، وهذا هو النوع الغالب ، فيكون حوالي 95% من حالات متلازمة داون
– الانتقال الصبغي : وهنا ينفصل الصبغي رقم 21 ويلتصق بصبغي آخر، ويكون هذا النوع 4% من حالات متلازمة داون
– النوع الفسيفسائي : وفي هذا النوع الذي يشكل 1% من حالا متلازمة داون ، يوجد نوعان من الخلايا في جسم الشخص المصاب، فبعضها تحوي العدد الطبيعي من الصبغيات أي 46 ، وبعضها الآخر يحوي 47 صبغيآ
معدل حدوث متلازمة داون :-
يمكن حدوث متلازمة داون لأطفال لأمهات في مختلف الأعمار ، لكن إحتمال الإصابة يزداد مع تقدم عمر الأم، فمثلآ درجة خطورة تثلث الصبغي 21 في المواليد الأحياء تكون 1 في 900 للأمهات في عمر 30 سنة، بينما تزيد هي 1 في 40 عندما يصبح عمر الأم الرابعة والأربعون
ويزيد إحتمال تكرار حدوث متلازمة داون بعد إصابة طفل واحد بمعدل 1%، أما بالنسبة للأمهات اللاتي تزيد أعمارهن عن 35 سنة فإن إحتمال تكرر الإصابة يبلغ أربعة أضعاف ، وسيصاب نصفهم بـ متلازمة داون، والنصف الآخر باختلالات صبغية أخرى
أما متلازمة داون الناتجة عن انتقال الصبغي رقم 21 ، فإنه في أقل من نصف الحالات يكون أحد الأبوين حاملآ لنفس الإنتقال في خلاياه لكن يكون الإنتقال موزونآ، وإحتمال الاصابة للأبناء يكون 10% عندما تكون الأم هي الحاملة للانتقال، ويكون إحتمال الإصابة 2.5% عندما يكون الأب هو الحامل للإنتقال الصبغي.
أما إذا كان كلا الوالدين سليمين فإن إحتمال حدوث الحالة يكون أقل من 1%
الأعراض :
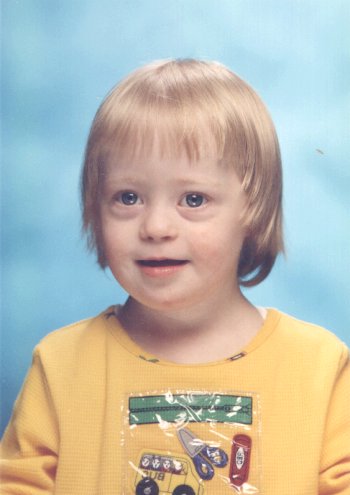
تشمل الاعراض الجسمانية المميزة :
– صغر حجم الرأس
– قصر القامة
– دقة ملامح الوجه
– العين منحرفة للأعلى
– الانف صغير ومسطح
– راحة الكف تحوي خطأ واحدآ في الغالب
– ضخامة حجم اللسان وبروزه
– تسطّح الرأس من الخلف
– غالبآ ما تكون اليدان قصيرتان وعريضتان
– ضعف في العضلات
تتفاوت الإعاقة الذهنية كثيرآ من الإعاقة الشديدة إلى التخلف الشديد
ومن الناحية العاطفية، يتصف الاطفال المصابون بمتلازمة داون غالبآ بـ:
– خفة الروح
– رقة الإحساس العاطفي
وكثيرآ ما توجد عيوب خلقية أخرى ومنها :
– عيوب القلب
– عيوب خلقية في المعدة والامعاء مثل التضيق المعوي
– عيوب السمع
– عيوب خلقية في العمود الفقري العنقي
خيارات العلاج :-
يتم تشخيص متلازمة داون عادة عند الولادة عن طريق الملامح الجسدية المميزة للطفل، ويتم التأكد بعدها بإختبار الدم ( تحليل الكروموسومات )
وسيوصي الطبيب بعمل برنامج دعمي لك ولطفلك لتتعلمي كيف يمكن تعظيم قدرات طفلك
فالاطفال المصابون بـ متلازمة داون يمكنهم بالفعل الإفادة بأكبر قدر ممكن من قدراتهم، وكثيرون منهم يتعلمون القراءة ويمكنهم أن يعيشوا حياة مستقلة عن طريق التعليم المستمر والدعم المباشر.
ويمكن لكثير من الأسر أن تنتفع بالإشتراك في إحدى جماعات الدعم .
لا يوجد في الوقت الحالي علاج للأشخاص المصابين بـ متلازمة داون ، وذلك بسبب عدم القدرة على تغيير الصبغة الوراثية، لكن يمكن التخفيف من المشكلات التي يتعرض لها، ويكون ذلك بعدة طرق منها :
– توفير الرعاية الصحية الجيدة للطفل المصاب بـ متلازمة داون ، ذلك لإكتشاف الامراض التي يتعرض لها فور حدوثها ، ومحاولة الحد من إصابته بالعدوى المتكررة، مثلآ بإعطائه التطعيمات المهمة
– التعليم و التدريب : يعلم الطفل في مدارس خاصة إذا كانت درجة الاعاقة كبيرة ، كما يمكن له الإندماج في المدارس العادية إذا كان مستواه الذهني في حدود المتوسط
– إعادة التأهيل للأطفال الذين لم ينالوا الرعاية الكافية منذ البداية
– التمارين الرياضية لتقوية عضلاتهم وتحسين معنوياتهم، بالإضافة لأنواع مختلفة من العلاج الطبيعي و العلاج المهني
– مساندة الوالدين قدر الإمكان، ولا بد أن تبدأ هذه المساندة منذ لحظة التشخيص، فمن المهم جدآ مساعدة الوالدين على فهم حقيقة الموقف ومساعدتهم على تحمل الصدمة ، ويفيد في ذلك التذكير بالله ، وإحتساب الأجر عنده، كما أن التحدث مع أمهات أطفال لديهم نفس المشكلة يفيد كثيرآ في تقبل الموقف وإمتصاص المشاعر المؤلمة
– توفير فرص العمل للبالغين المصابين بـ متلازمة داون ، ويمكنهم العمل في أعمال مختلفة بعد التدريب
– ينصح بإجراء الفحص الصبغي لوالدي الطفل المصاب بالإنتقال الصبغي لتحديد الناقل ، وبالتالي فحص الحمول في المستقبل
منقول
 درس متلازمة داون كان من الدروس الاخيره
درس متلازمة داون كان من الدروس الاخيره 
الله يعافينا
يسلمو حبوبه على المعلومات 
الله يافينا
مشكورة ع الطرح
^^
نورتوووني









